<2024年8月2日更新>
子宮頸がん検診の結果について
検診結果
医療機関によって違いはありますが、細胞診の場合はおよそ1~2週間後に、HPV検査(HPV検査単独法)の場合は4週間以内に検査結果がわかります。結果は郵送してもらうか、再受診時に説明を聞くかなど、施設によって異なりますので、検診終了時に確認しておきましょう。

子宮頸がん検診後の流れ
子宮頸がん検診の結果によって、その後の対応は異なります。
ここでは、細胞診とHPV検査単独法※でどのようなケースが考えられるか順を追ってみていきましょう。
※細胞診については、20歳以上の女性が対象となり、2年に1度受けていただくことが推奨されています。
ただし、HPV検査単独法による子宮頸がん検診については、30歳以上の女性が対象となり、市区町村が導入した場合に限り適用されます。検査について詳しくは医師にご相談ください。
 細胞診
細胞診
 HPV検査単独法
HPV検査単独法
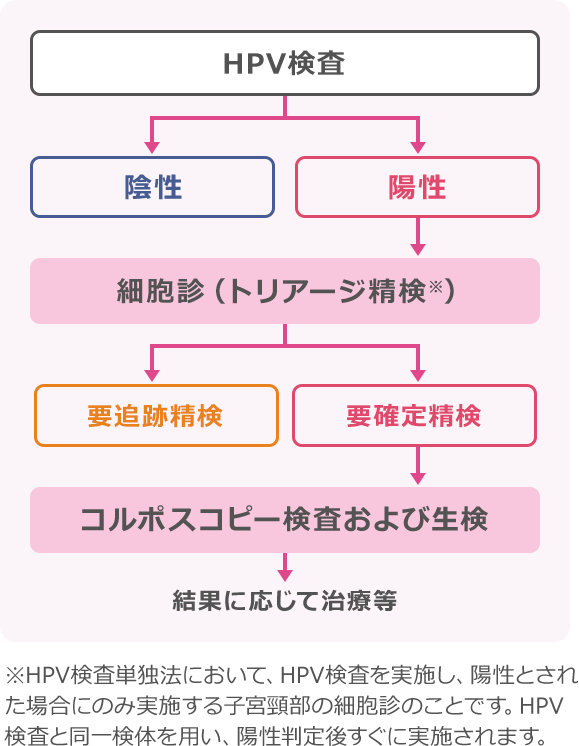
STEP1 検診結果を確認
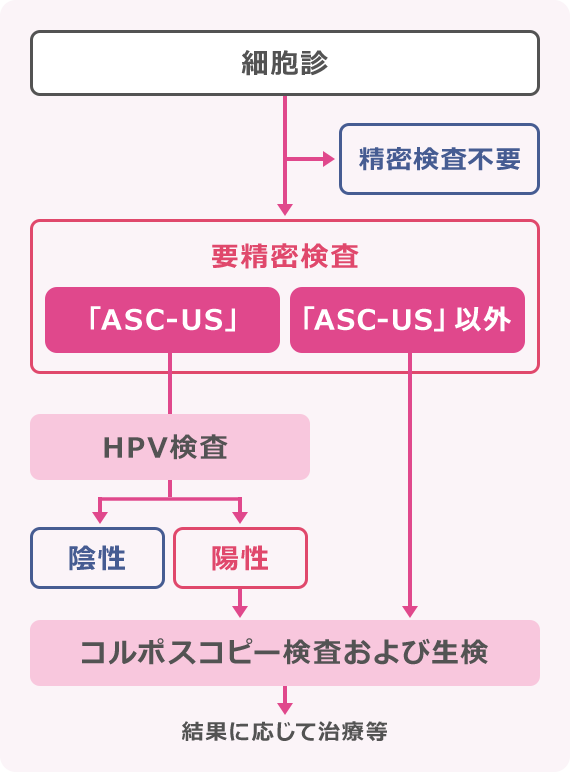
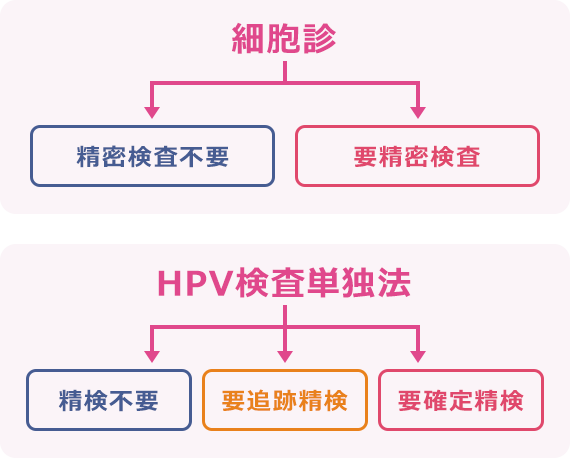
子宮頸がん検診の検査結果は、細胞診の場合「精密検査不要」もしくは「要精密検査」のどちらかです。HPV検査単独法の場合は「精検不要」、「要追跡精検」、「要確定精検」のいずれかです。
 HPV検査で「要追跡精検」だった場合
HPV検査で「要追跡精検」だった場合
すぐに精密検査が必要ではありません。通常よりも短い期間で検査が必要です。翌年度に再度検診を受けるようにしましょう。
 細胞診で「要精密検査」 HPV検査で「要確定精検」だった場合
細胞診で「要精密検査」 HPV検査で「要確定精検」だった場合
「要精密検査・要確定精検=がん」というわけではありません。より詳しく検査するために、検診結果が来てから1か月以内を目安に必ず医療機関を受診することが大切です。
検診結果によって、精密検査の内容が変わります。STEP2以降をご覧ください。
STEP2 細胞診で「要精密検査」HPV検査で「要確定精検」だった場合
 細胞診を受けて「要精密検査」だった場合
細胞診を受けて「要精密検査」だった場合
細胞診検診の結果が以下のどちらか確認します。

結果が「ASC-US」だった場合
「ASC-US」とは意義不明な異形扁平上皮細胞を意味し、精密検査を勧められます。
ハイリスクHPV検査1)が最も勧められますが、病院設備によっては、6カ月後と12カ月後に細胞の検査を行う場合もあります。
HPV陰性の場合には、1年後に子宮頸がん検診を、陽性の場合には再度精密検査を勧められます。

 精密検査の詳細
精密検査の詳細
1) 精密検査 ー ハイリスクHPV検査
細胞診の結果によっては、感染しているヒトパピローマウイルス(HPV)の種類を確認するための検査を行うこともあります。これは、特に子宮頸がんを発生する危険性が高い種類のHPVに感染しているかどうかを調べる検査です。※1
細胞診と同じく、子宮頸部の表面をブラシなどでこすって採取した細胞から調べることができます。※2
★検診の結果や検査の内容について気になることや不安なことは、医師に相談しましょう。
2) 精密検査 ー コルポスコピー検査
コルポスコープと呼ばれる拡大鏡を使って、子宮頸部の状態を詳しく見ます。※3
3) 精密検査 ー生検
顕微鏡検査のため、疑わしい部分の組織を採取します。
関連Q&A
その他、検診結果ページの内容に関連するお悩み・よくある質問をピックアップしました。
HPVワクチンの接種に関しては、HPVワクチンを取り扱う婦人科・産婦人科・小児科・内科の医師にも相談をすると良いでしょう。
厚労省が設置する「感染症・予防接種相談窓口」(電話番号:0120-331-453)でも、HPVワクチンを含む予防接種や性感染症、その他感染症全般についての相談を受け付けています。子宮頸がん検診、子宮頸がんという病気について疑問や不安がある時は、病気の専門家である医師(婦人科・産婦人科医)に相談をすると良いでしょう。
ワクチン接種や子宮頸がん検診の公費助成に関する質問の場合は、お住まいの市区町村(自治体)にお問い合わせください。
※厚生労働省ホームページ「ヒトパピローマウイルス感染症」HPVワクチンに関する相談先一覧
※1
公益財団法人東京都予防医学協会ホームページ「子宮頸がん 検査について」
※2
国立がん研究センターがん情報サービス「コルポスコープ診・組織診」
※3
国立がん研究センターがん情報サービス「子宮頸がんの検査」
※4
日本産科婦人科学会「子宮頸がんとHPVワクチンに関する最新の知識と正しい理解のために」Part 4 HPV検査を含めた子宮頸がん検診について(2022年)
監修 上田 豊 先生
大阪大学大学院 医学系研究科 産科学婦人科学・講師
1996年、大阪大学医学部卒業。2018年から大阪大学大学院医学系研究科産科学婦人科学・講師。婦人科がんの治療に携わりつつ、子宮頸がん予防の啓発に取り組む。日本産科婦人科学会:専門医・指導医、日本婦人科腫瘍学会:専門医・指導医、社会医学系専門医・指導医、日本疫学会:上級疫学専門家。
漫画で知る子宮頸がん
漫画で知る子宮頸がん
漫画で知る子宮頸がん
子宮頸がんについて
子宮頸がんについて
子宮頸がんについて
子宮頸がんの原因
子宮頸がんの原因
子宮頸がんの原因
子宮頸がんの症状
子宮頸がんの症状
子宮頸がんの症状
子宮頸がんの症状
子宮頸がんの治療
子宮頸がんの治療
子宮頸がんの治療
子宮頸がんの治療
HPVワクチン
HPVワクチン
HPVワクチン
HPVワクチン
HPVワクチン
HPVワクチンの接種制度
HPVワクチンの接種制度
HPVワクチンの接種制度
HPVワクチンの接種制度
子宮頸がん検診
子宮頸がん検診
子宮頸がん検診
子宮頸がん検診
子宮頸がん検診